
CIFRAS DEL SECTOR
Evolución y carga financiera de Enfermedades Crónicas No Transmisibles en Colombia
- ACHC
- Abril 15 de 2024
- 1:00 PM
En el informe “Aspectos financieros y fiscales del sistema de salud en Colombia” de los Ensayos Sobre Política Económica (ESPE) del Banco de la República se analizaron las tendencias que presentan las Enfermedades Crónicas No Transmisibles (ECNT) más comunes en Colombia (cáncer, enfermedades cardiovasculares, diabetes, enfermedad crónica respiratoria y renal crónica) entre el 2010 y el 2021, así como la carga financiera de estas enfermedades sobre el sector salud, ya que debido al envejecimiento de la población y a factores de riesgo aumentados por hábitos de vida poco saludables podrían seguir aumentando y afectar la sostenibilidad financiera del sector.
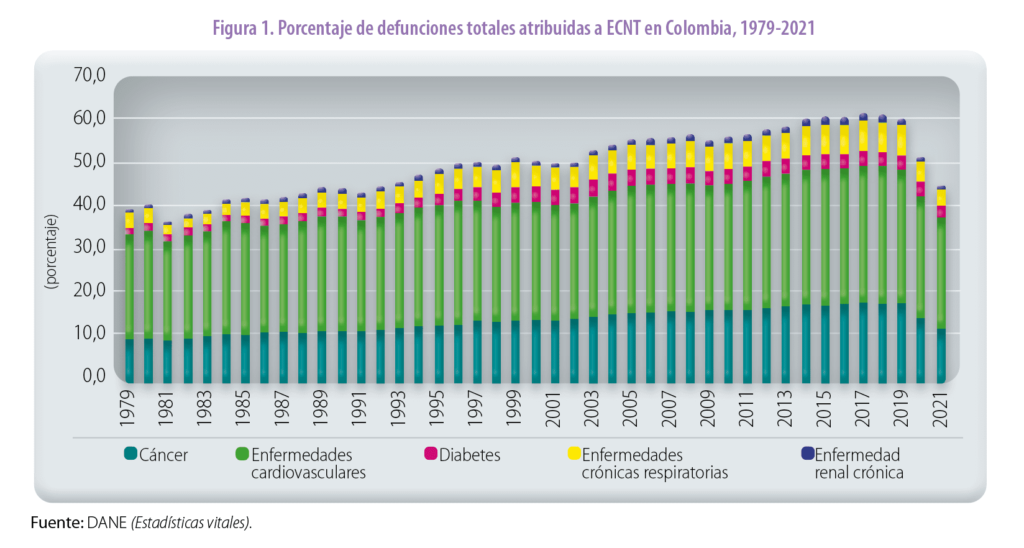
En Colombia, el porcentaje de defunciones atribuidas a ECNT presentó un incremento del 40 % en 1979 al 61 % en el 2019, destacándose como principal causa de muerte en el país la enfermedad cardiovascular. En la figura 1 se observa en los años 2020 y 2021 una caída en el porcentaje de defunciones asociadas con estas enfermedades, lo cual podría deberse a la pandemia de COVID-19 durante la cual falleció un número considerable de personas que tenían estas comorbilidades y cuya causa de muerte fue declarada como COVID-19.
Además, aumentó el porcentaje de personas atendidas con diagnóstico principal de estas enfermedades en consultas y procedimientos dentro del total de personas atendidas reportadas en el Registro Individual de Prestación de Servicios (RIPS), con excepción del 2021, año para el que la información todavía es preliminar.
Las atenciones por urgencias y hospitalizaciones se han mantenido relativamente estables, como puede apreciarse en la figura 2. En los dos últimos años se observa una ligera caída en las atenciones por ECNT que puede estar asociada con el aumento de la demanda de servicios relacionados con el COVID-19 y el confinamiento durante la pandemia. Por otra parte, el porcentaje de muertes “prematuras” por estas enfermedades, dentro del total de las muertes de menores de 70 años, pasaron del 31 % en 1979 a cerca del 52 % en el 2020, con un mayor incremento en las muertes por cáncer. Es importante mencionar que el aumento de la mortalidad por estas enfermedades en menores de 70 años podría estar asociado con factores de riesgo evitables, como dieta inadecuada, consumo de tabaco, consumo nocivo de alcohol e inactividad física, entre otros.
El número de personas atendidas en consultas, procedimientos, urgencias y hospitalizaciones, expresados en tasas por 100.000 habitantes aumentó para todas las ECNT, siendo la mayor tasa la de las enfermedades cardiovasculares (figura 2). Esto podría ser el resultado de la alta incidencia de enfermedades cardiovasculares entre los pacientes con cáncer, diabetes, enfermedad renal crónica y enfermedad crónica respiratoria (Mendoza-Torres et al., 2019).
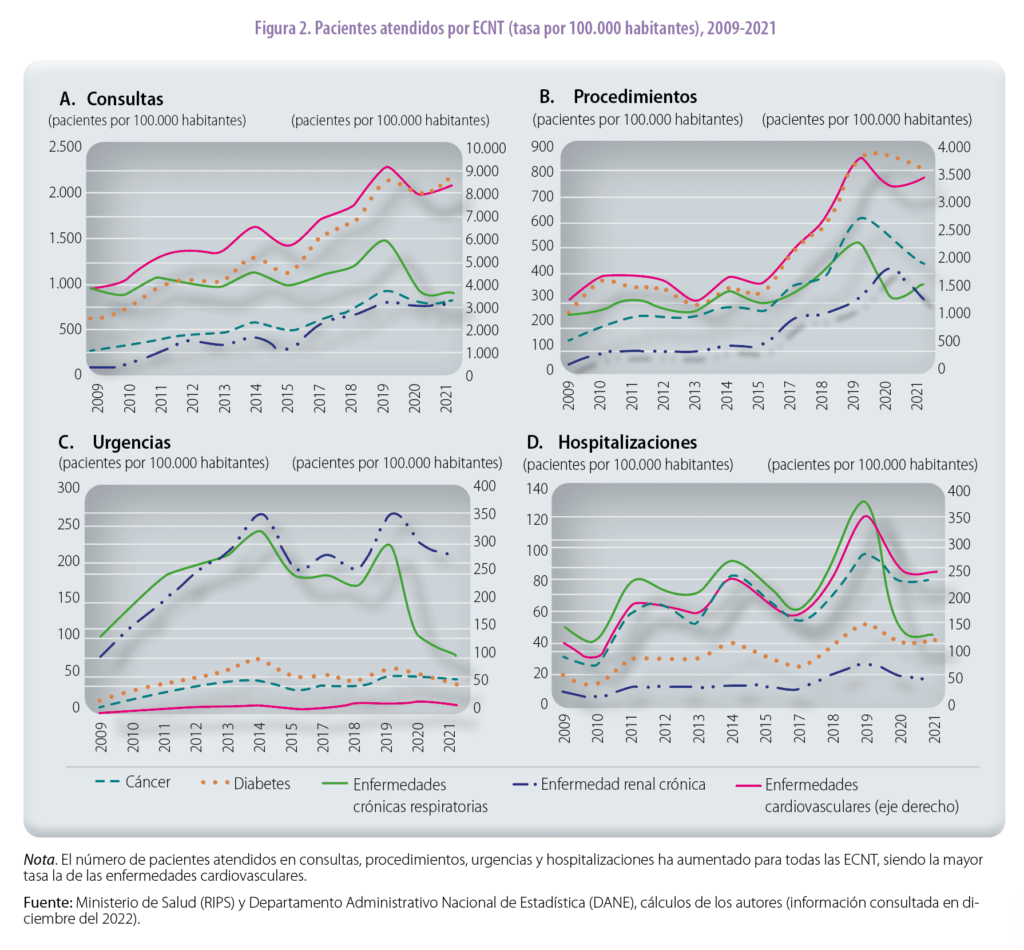
La enfermedad renal crónica tiene mayor tasa de crecimiento anual en consultas y procedimientos entre el 2010 y el 2019, seguida de la diabetes y el cáncer; este mayor crecimiento podría estar asociado al envejecimiento de la población y a la prevalencia de diabetes, que aumentan la probabilidad de padecer esta enfermedad (Acuña et al., 2016). El registro de pacientes con alto riesgo de padecer enfermedad renal crónica (como los de hipertensión arterial y diabetes) aumentó debido a la implementación de la Resolución 2463 del 2014 del Ministerio de Salud, que buscaba detectar la enfermedad en sus etapas iniciales. En urgencias y hospitalizaciones destaca la tendencia creciente de la enfermedad crónica respiratoria hasta el 2019; a partir del 2020 se presenta una caída en estas atenciones, tal vez porque algunos pacientes se diagnosticaron como COVID-19 (figura 3).

En cuanto a la participación de consultas, procedimientos, urgencias y hospitalizaciones por tipo de régimen, en todas las ECNT el régimen contributivo atendió un mayor número de personas, aunque su participación se redujo en el periodo analizado; esto podría explicarse por el aumento del uso del sistema de salud por afiliados al régimen subsidiado, debido a la igualación del plan de beneficios entre los dos regímenes, el aumento del número de afiliados y una cultura de mayor uso del sistema. Además, la reducción de la brecha podría explicarse por el cambio en el flujo de recursos del régimen subsidiado como consecuencia de la creación, en el 2017, de la Administradora de los Recursos del Sistema General de Seguridad Social en Salud (ADRES) que centralizó los recursos del sistema, incluyendo los del Sistema General de Participaciones (SGP) que administraban departamentos y municipios.
Costos asociados a la atención de ECNT
Los investigadores estimaron los costos de la atención, que pueden representar un buen indicador de la tendencia de la carga financiera de estas enfermedades. En este sentido, los costos asociados con las ECNT podrían estar subestimados, pues solo se consideran las consultas, procedimientos, hospitalizaciones y urgencias reportadas en los RIPS, información que está sujeta a actualizaciones periódicas por las instituciones prestadoras de servicios de salud (IPS), que son las encargadas de generar estos registros. Además, dentro de la estimación no se incluyen medicamentos, porque no se cuenta con información específica de las prescripciones formuladas a estos pacientes en el Plan de Beneficios en Salud (PBS) ni por fuera de la Unidad de Pago por Capitación (UPC).
Es importante aclarar que durante el periodo de análisis un porcentaje de la población no estaba cubierta por el plan de aseguramiento; en el 2010 el aseguramiento era del 94 %, mientras en el 2021 alcanzó el 99 %. Por tanto, personas con ECNT de este grupo ingresaron gradualmente a los RIPS.
Como resultado del proceso se obtuvo información de costos para el 70 % de los procedimientos para cáncer, el 78 % para diabetes, el 72 % para enfermedades cardiovasculares, el 79 % para enfermedades crónicas respiratorias y el 80 % para enfermedad renal crónica. Para el caso de las hospitalizaciones, se utilizó el número de días de estancia por año y se multiplicó por el costo promedio de la estancia en habitaciones y en salas de cuidados intermedios en instituciones de primero, segundo y tercer nivel. Esta última información se obtiene del Manual tarifario para el periodo 2015-2021, cuyos valores son actualizados anualmente con base en el salario mínimo legal mensual vigente (SMLMV); de este cálculo se excluye la estancia en Unidad de Cuidado Intensivo, Psiquiatría, Unidad de Quemados e incubadora.
El costo de Urgencias se cuantificó utilizando el total de atenciones por este concepto, el cual se multiplica por el valor promedio de la estancia y de las consultas de urgencias, con base en el Manual tarifario. Por su parte, el costo de las consultas se calculó multiplicando el total de consultas por ECNT de los RIPS por el costo promedio de consultas de medicina general, especializada, prequirúrgicas y preanestésicas del Manual tarifario (figura 4).
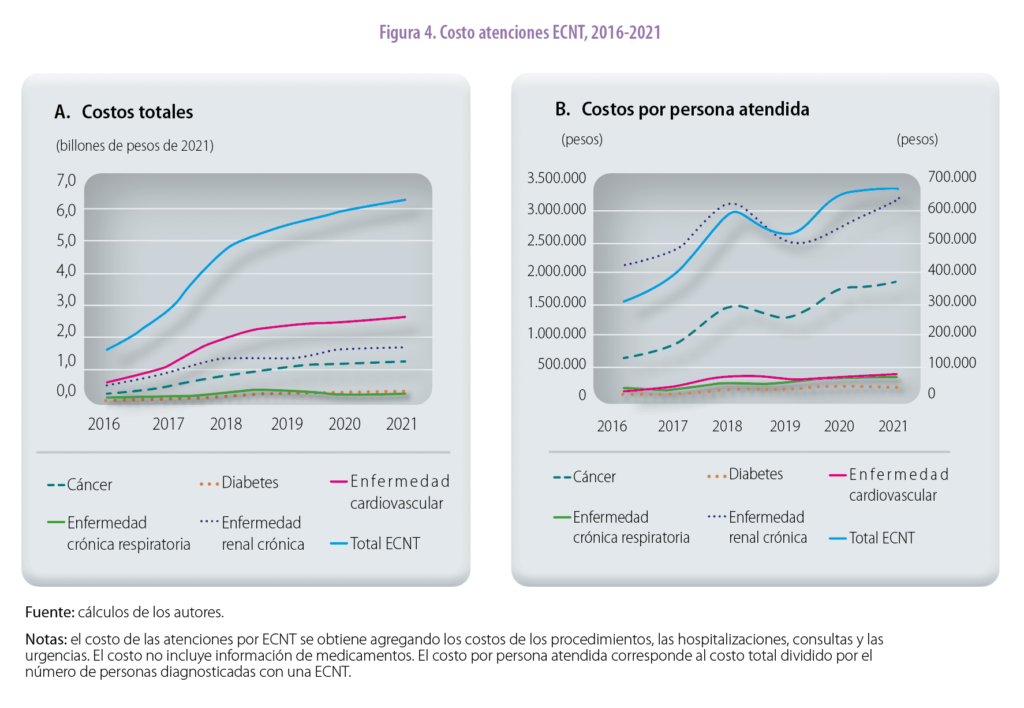
El informe explica que los costos de los pacientes con ECNT pueden variar según el estadio de la enfermedad; no obstante, con la información disponible no se puede identificar en qué estadio de la enfermedad se encuentra el paciente. Por lo anterior, se presentan los costos de manera agregada. Así mismo, se observa un aumento importante de los costos a partir del 2017, explicado principalmente por el incremento en los costos de las enfermedades cardiovasculares y el cáncer. En cuanto a los costos por persona atendida, estos crecen hasta el 2018, decrecen en el 2019 y, a partir de ese año, aumentan; el costo por persona con cáncer y con enfermedad renal crónica muestra una tendencia creciente.
Referencia
Ligia Alba Melo-Becerra (coordinadora). Luis E. Arango-Thomas, Óscar Ávila-Montealegre, Jhorland Ayala-García, Leonardo Bonilla-Mejía, Jesús Alonso Botero-García, Manuela Cardona-Badillo, Carolina Crispin-Fory, Daniela del Pilar Gallo-Montaño, Clark Júnior Granger-Castaño, Karelys Guzmán-Finol, Ana María Iregui-Bohórquez, Juan José Ospina-Tejeiro, Diana Pinilla-Alarcón, Christian Posso-Suárez, María Teresa Ramírez-Giraldo, Jorge Enrique Ramos-Forero, Mario Ramos-Veloza, Diego Alexander Restrepo-Tobón, Jairo Humberto Restrepo-Zea, Giselle Tatiana Silva-Samudio, Diego Mauricio Vásquez-Escobar. “Aspectos financieros y fiscales del sistema de salud en Colombia”. Revista Ensayos Sobre Política Económica, 106, octubre 2023, pp. 1-92.
CONTÁCTENOS
Mayor Información Tel: (+57) 601 312 4411 –Fax: (+57) 601 312 1005 Cra 4 No. 73 – 15 Bogotá D.C.
COPYRIGHT © 2022 – Todos los derechos reservados
Prohibida su reproducción parcial o total sin autorización escrita de su titular
Powered by windowschannel.com