
CIFRAS DEL SECTOR
Transformación digital en el sector salud: análisis de diez casos de instituciones afiliadas a la ACHC
- Liliana Claudia Delgado, Asesora de investigaciones ACHC. Bajo la dirección de: Juan Carlos Giraldo Valencia, Director General ACHC
- Noviembre 10 de 2025
- 1:00 PM
Introducción
La transformación digital en el sector salud ha experimentado una aceleración sin precedentes, particularmente intensificada por la pandemia de la COVID-19 y las crecientes demandas de eficiencia en los sistemas de salud. La implementación de inteligencia artificial (IA) en instituciones sanitarias presenta tanto oportunidades significativas como desafíos complejos relacionados con la resistencia organizacional, las competencias digitales y la gestión del cambio organizacional.
En el contexto colombiano, el sector salud enfrenta presiones adicionales derivadas de la crisis estructural del sistema, cambios normativos constantes y limitaciones presupuestales que condicionan las inversiones tecnológicas. Pese a estos desafíos, algunas instituciones han logrado implementar exitosamente soluciones de IA y automatización, generando casos de estudio valiosos para comprender los factores facilitadores y las barreras en este proceso.
La convergencia entre IA y medicina promete transformar fundamentalmente la práctica clínica, desde el diagnóstico hasta el tratamiento personalizado (Topol, 2019). Sin embargo, la implementación exitosa de estas tecnologías depende de múltiples factores organizacionales, culturales y técnicos que van más allá de la mera disponibilidad tecnológica. La literatura ha documentado que los factores humanos y organizacionales constituyen determinantes críticos en la adopción de tecnologías de salud digital (Ross et al., 2016).
Existe una brecha de conocimiento específica sobre los patrones de adopción en instituciones de salud de países en desarrollo, particularmente en lo referente a estrategias exitosas de implementación de IA y los factores específicos de resistencia en contextos con recursos limitados. Este estudio busca caracterizar los procesos de transformación digital e implementación de IA en instituciones de salud colombianas, identificando patrones de resistencia, estrategias exitosas y factores críticos de éxito que puedan informar futuras implementaciones en el sector.
Metodología
Se empleó un diseño de estudio de casos múltiples con enfoque cualitativo-cuantitativo para analizar procesos de transformación digital en instituciones de salud. Se incluyeron diez instituciones de salud colombianas de diversos niveles de complejidad: clínicas especializadas, hospitales universitarios, hospitales departamentales y Empresas Sociales del Estado (ESE). Los informantes clave fueron directores de sistemas de información, coordinadores de tecnologías de la información y la comunicación (TIC), directores científicos y jefes de departamentos de IA, asegurando perspectivas tanto técnicas como clínicas.
Instrumento de recolección
Se desarrolló un instrumento semiestructurado que combinó escalas tipo Likert (resistencia organizacional por grupos profesionales, escala 1-5) con preguntas abiertas sobre estrategias específicas, casos de éxito y perspectivas futuras. El instrumento exploró cuatro dimensiones principales: contexto digital actual, resistencia y adopción, estrategias y resultados y perspectivas futuras.
Resultados y discusión
Madurez digital y adopción de IA
El análisis reveló que siete de las diez instituciones se ubican en fase intermedia de madurez digital, caracterizada por múltiples sistemas con integración parcial, mientras que tres instituciones han alcanzado la fase avanzada con sistemas integrados y cultura digital establecida. Ninguna institución permaneció en fase inicial, sugiriendo un progreso generalizado en infraestructura tecnológica básica.
Con respecto a la adopción de IA, se observó una distribución más diversa: cinco instituciones evalúan posibilidades de implementación, tres se encuentran en proceso activo de implementación y dos no han considerado su adopción. Este último grupo corresponde principalmente a instituciones con recursos limitados o alta resistencia organizacional.
Los casos de implementación activa incluyen soluciones específicas como reconocimiento de voz para registros clínicos, donde una institución estableció “líderes clínicos específicos y con dedicación permanente para la implementación del aplicativo”; aplicativos web con IA para automatización de RIPS JSON, descritos por otra institución como herramientas que “simplifican tareas o automatizan procesos que realizados por un humano tardarían horas”, y departamentos especializados de IA en una institución avanzada, enfocados en “desarrollar una estrategia integral de IA y transformación digital centrada en las personas”.
Patrones de resistencia organizacional
El análisis de resistencia por grupos profesionales reveló un patrón jerárquico consistente. Los médicos especialistas y el personal de enfermería presentaron los niveles más altos de resistencia (2,7/5 promedio), seguidos por el personal administrativo (2,3/5) y los directivos/gerentes (1.,8/5). Esta distribución sugiere que la resistencia aumenta conforme el personal está más próximo a la atención directa del paciente (figura 1).
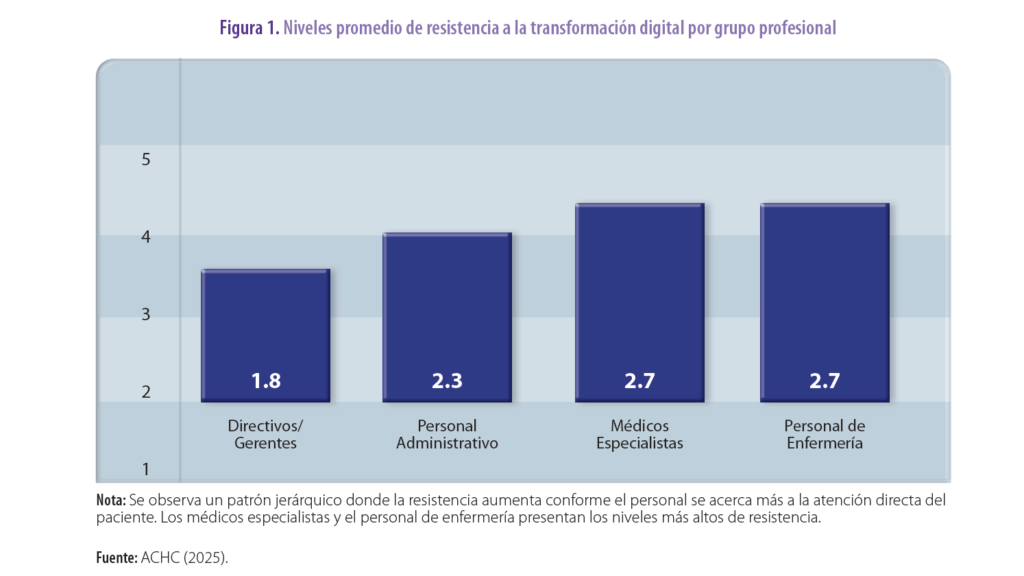
Patrones de resistencia organizacional
La falta de habilidades digitales emergió como la barrera más significativa, identificada por ocho de las diez instituciones. Le siguieron la percepción de aumento en carga de trabajo (4 instituciones), dificultades de uso y experiencia del usuario (4 instituciones), y falta de evidencia sobre beneficios (4 instituciones) (figura 2).
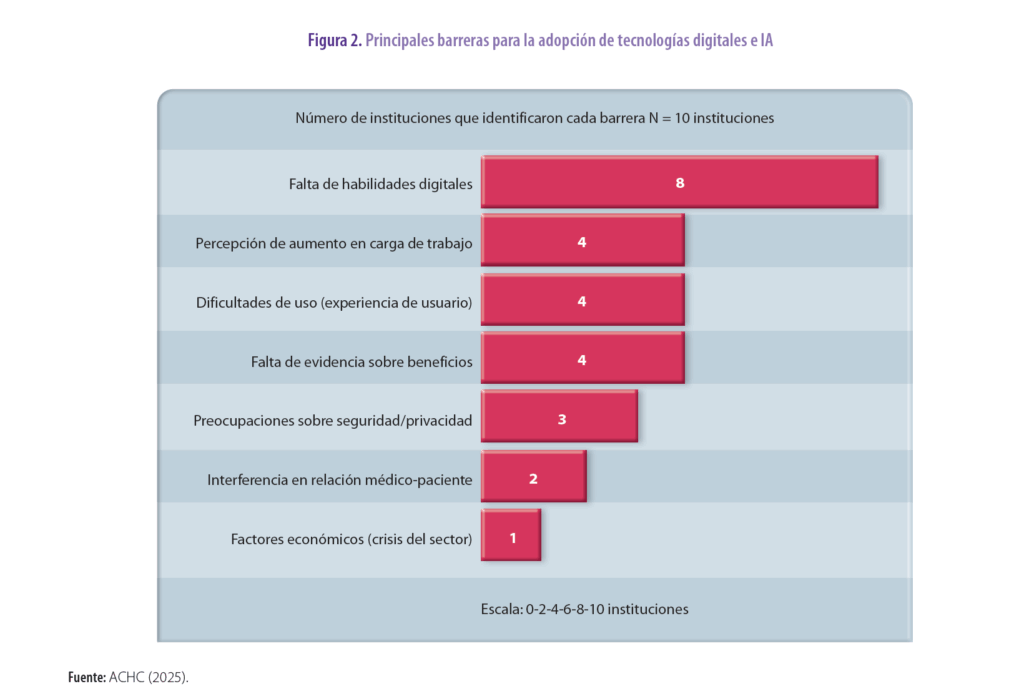
Un factor crítico poco explorado en la literatura fue la crisis económica sectorial, explícitamente mencionada por una institución: “no han considerado la crisis económica del sector salud para la inversión en estas nuevas tecnologías”. De manera similar, otra institución señaló que “los costos y la situación del sector salud complican el panorama de inversión en nuevas tecnologías”.
En cuanto a la IA específicamente, las principales preocupaciones se centraron en confiabilidad y precisión de resultados, responsabilidad legal y aspectos éticos, reflejando inquietudes más profundas sobre autonomía profesional y responsabilidad médica.
Estrategias exitosas y factores críticos de éxito
El liderazgo clínico como promotor del cambio se identificó como la estrategia más efectiva, presente en más de la mitad de las implementaciones exitosas. Una institución explicó su enfoque: “involucramiento temprano de usuarios desde la planeación, la verificación y la ejecución de los proyectos de transformación digital, con el fin de que se evidencie de manera oportuna las necesidades y se cierren brechas”.
Otra institución adoptó una filosofía centrada en beneficios tangibles: “poner la tecnología en función de mejorar la oportunidad de atención al paciente”, mientras que una institución con departamento especializado hizo énfasis en el “levantamiento de necesidades con los líderes clínicos” como estrategia fundamental.
La implementación gradual por fases fue la segunda estrategia más efectiva, seguida por comunicación clara de beneficios. Es de destacar que algunas instituciones reportaron no haber implementado estrategias específicas, correlacionándose con menores niveles de adopción y mayores índices de resistencia.
Beneficios observados y casos de éxito
Las mejoras reportadas con mayor frecuencia ante la implementación de soluciones tecnológicas e IA fueron: disminución de errores y mayor eficiencia administrativa, seguidas por mejora en satisfacción de pacientes. Los casos específicos de éxito se concentraron en automatización de procesos administrativos más que en apoyo a decisiones clínicas directas.
Una institución implementó “códigos QR para descarga de resultados de exámenes de laboratorio y rayos X, recordatorio de citas por correo electrónico”, demostrando que soluciones relativamente simples pueden generar impacto significativo en la experiencia del paciente.
Perspectivas futuras y recomendaciones institucionales
Las instituciones identificaron tres prioridades principales para los próximos dos años: desarrollo de regulación y normatividad clara para IA, capacitación masiva y desarrollo de talento humano digital, y mayor participación de alta dirección en procesos de transformación.
Una institución especializada hizo hincapié en la necesidad de “regulación de IA como herramienta en la prestación de servicios de salud con enfoque en privacidad y confidencialidad de información clínica de los pacientes” y “fortalecimiento de capacidades técnicas en IA y transformación digital del talento humano mediante referenciaciones con evidencia científica”.
Otra institución destacó aspectos críticos no suficientemente abordados: “la falta de conocimiento especializado en desarrollo e implementación de inteligencia artificial al interior de las organizaciones, los recursos económicos necesarios para dichas implementaciones, el desconocimiento del alcance, limitaciones y recursos necesarios para la implementación de la inteligencia artificial”.
Conclusiones
Los hallazgos principales en las diez instituciones estudiadas incluyen:
- La confirmación de que las barreras principales son organizacionales y humanas más que técnicas, con la falta de habilidades digitales identificada como obstáculo crítico por ocho de las diez instituciones.
- La validación del liderazgo clínico como factor determinante de éxito, efectivo en más de la mitad de las implementaciones exitosas.
- La identificación de casos específicos de implementación de IA que pueden servir como modelos replicables, particularmente en automatización administrativa y apoyo clínico.
- La documentación de patrones de resistencia jerárquica inversamente relacionados con el nivel directivo, requiriendo estrategias diferenciadas por grupo profesional.
- La emergencia de nuevos modelos organizacionales como departamentos especializados de IA en instituciones avanzadas.
Las limitaciones del estudio incluyen el número de instituciones (diez), lo que puede no representar la totalidad del sector. Sin embargo, la profundidad del análisis y la triangulación de fuentes proporcionan insights valiosos para futuras investigaciones e implementaciones.
En lo referente a las recomendaciones para la práctica, estas incluyen: desarrollo de programas de capacitación digital específicos por rol profesional, establecimiento de estructuras de liderazgo clínico dedicadas a transformación digital, implementación gradual con casos de uso probados y creación de marcos regulatorios específicos para IA en salud.
Referencias
Ross, J., Stevenson, F., Lau, R. y Murray, E. (2016). Factors that influence the implementation of e-health: a systematic review of systematic reviews. Implementation Science, 11(1), 146.
Topol, E. J. (2019). High-performance medicine: the convergence of human and artificial intelligence. Nature Medicine, 25(1), 44-56.
Liliana Claudia Delgado
Asesora del Área de Investigación. Economista por la Pontificia Universidad Javeriana, magíster en Cooperación Internacional al Desarrollo por la Universidad Internacional de La Rioja (UNIR).
Juan Carlos Giraldo Valencia
Director general de la Asociación Colombiana de Hospitales y Clínicas (ACHC). Médico y cirujano por la Universidad de Caldas, diploma en Evaluación de Impacto de Proyectos Sociales de la Comisión Económica para América Latina y el Caribe (Cepal). Especialista en Alta Dirección del Estado por la Escuela de Alto Gobierno de la Escuela Superior de Administración Pública (ESAP). Magíster en Administración de Salud por la Pontificia Universidad Javeriana y máster en Gestión de Centros y Servicios de Salud por la Universidad de Barcelona.
CONTÁCTENOS
Mayor Información Tel: (+57) 601 312 4411 –Fax: (+57) 601 312 1005 Cra 4 No. 73 – 15 Bogotá D.C.
COPYRIGHT © 2022 – Todos los derechos reservados
Prohibida su reproducción parcial o total sin autorización escrita de su titular
Powered by windowschannel.com